Apneea obstructivă în somn afectează între 5% și 9% din populația adultă a României, fiind una dintre cele mai subdiagnosticate afecțiuni cronice. Specialiștii avertizează că legătura dintre această tulburare și riscuri cardiovasculare majore, diabet sau chiar accidente rutiere este directă și, nu de puține ori, ignorată de pacienți.
Ce este apneea în somn și cine riscă să o dezvolte

apneea obstructivă în somn este o afecțiune serioasă. Ea se manifestă prin episoade repetate de colaps al căilor aeriene superioare în timpul somnului, ceea ce duce la întreruperi ale respirației și scăderi ale oxigenului din sânge. Diagnosticul se pune în urma unei investigații numite polisomnografie, realizată în laboratoare de somnologie.
Severitatea se măsoară prin indicele de apnee-hipopnee (IAH). Un IAH între 15 și 30 indică o formă moderată, iar peste 30 una severă, ambele necesitând, de regulă, terapie. Printre factorii de risc se numără obezitatea, vârsta peste 40 de ani și sexul masculin. Si totusi, prevalența crește important la femei după menopauză, însă simptomele atipice duc adesea la o subdiagnosticare periculoasă în rândul acestora.
Cum funcționează terapia care salvează vieți

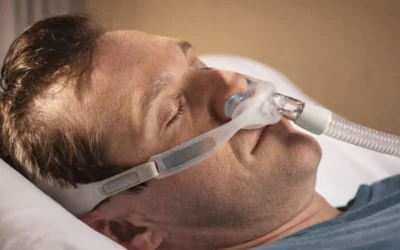
Terapia standard la nivel internațional este cea cu presiune pozitivă continuă, realizată cu un aparat CPAP. Acesta generează un flux constant de aer la o presiune stabilită de medic, menținând căile aeriene deschise pe durata nopții și eliminând pauzele respiratorii. Există aparate cu presiune fixă (CPAP), auto-ajustabile (APAP) sau cu presiuni diferite la inspirație și expirație (BiPAP), alegerea fiind strict medicală.
Iar succesul depinde enorm de consecvență. „Aderența la terapie în primele 90 de zile este cel mai bun predictor al succesului pe termen lung. Pacientul care folosește dispozitivul minimum patru ore pe noapte, în peste 70% din nopți, înregistrează ameliorări clinice semnificative”, se arată în recomandările publicate de European Respiratory Society, conform News24.
Criterii esențiale la alegerea unui aparat

Dar la ce trebuie să fii atent când alegi un astfel de dispozitiv, dincolo de prescripția medicului? Un criteriu important este nivelul de zgomot, valorile sub 30 dB fiind considerate optime. Umidificatorul integrat este și el important, deoarece reduce uscăciunea mucoasei nazale, una dintre principalele cauze de abandon al terapiei.
În 2026, majoritatea dispozitivelor moderne includ conectivitate Bluetooth sau celulară. Această funcție (numită telemonitorizare) permite medicului să vadă de la distanță rapoartele de utilizare și să ajusteze tratamentul fără vizite inutile la cabinet. Până la urmă, tipul de mască are un impact direct asupra succesului: există măști nazale, oro-nazale sau variante minimaliste cu pernuțe nazale, pentru a reduce senzația de claustrofobie.
Costuri și decontare. Cum obții un aparat CPAP în România
În țara noastră, aceste dispozitive pot fi obținute prin Casa Națională de Asigurări de Sănătate. Pacientul are nevoie de un dosar medical cu rezultatul polisomnografiei și recomandarea medicului specialist.
Procedura nu e mereu simplă.
Numai că înscrierea pe o listă de așteptare poate dura, în funcție de bugetul alocat. Cei care optează pentru achiziția privată trebuie să știe că prețul unui aparat nou variază între 2.500 și 8.000 de lei, în funcție de model și funcționalități. Indiferent de calea aleasă, reevaluarea anuală a terapiei este obligatorie.
Greșelile frecvente și viitorul terapiei
Hai să vedem care sunt cele mai frecvente erori. Specialiștii avertizează că o mască de dimensiune greșită este principala cauză a scurgerilor de aer și a disconfortului. O altă problemă majoră este igiena necorespunzătoare a componentelor, care necesită curățare periodică, și folosirea apei de la robinet în umidificator în loc de apă distilată. Autoreglarea presiunilor de către pacient, fără consult medical, este o practică extrem de riscantă.
Dincolo de aceste aspecte, accesul la diagnostic rămâne o problemă reală în România, laboratoarele de somnologie fiind concentrate în marile orașe. În mediul rural, timpul de la apariția simptomelor până la un diagnostic confirmat poate depăși doi ani. Pentru viitor, cercetarea se concentrează pe algoritmi AI și miniaturizarea aparatelor, dar ventilația cu presiune pozitivă rămâne terapia de bază pentru formele moderate și severe de apnee.